Dermatología
Dra. Miltha Villar
Ectoparasitosis
Grupo: 005
Integrantes:
1.Jennifer Bencosme
2.Edison Rodriguez
3.Esther Mejia
4.Carol Guzman
5.Emmanuel Paul
6.Franson Sanon
7.Disleydi Morel
Piojos
Definición
Los ftirápteros (Phthiraptera), comúnmente conocidos
como piojos, son un orden de insectos neópteros,
sin alas, ectoparásitos de aves y mamíferos,
que incluye unas 3.250 especies. Sus huevos se
llaman liendres,
que los piojos adhieren al pelo o plumas de su huésped.
Tienen desarrollo heterometábolo
paurometábolo. Son todos ectoparásitos obligados de aves y mamíferos,
a excepción de los monotremas (elornitorrinco y los equidnas) y algunos órdenes de euterios,
como los quirópteros (murciélagos) y folidotos (pangolines).

Epidemiología
Los piojos han parasitado al hombre desde tiempos tan remotos
que están incorporados a la tradición de todos los pueblos del mundo, por lo
que han recibido nombres propios en todos los idiomas y dialectos. Constituyen
un problema siempre vigente, pronto a rebrotar y a extenderse con inusitada
rapidez cada vez que hay catástrofes naturales, guerras, miserias o hambrunas.
Unas y otras resultan sinónimos de momentos y circunstancias difíciles, pues
tal vez haya pocos índices sanitarios para denunciar la vida precaria y en
pobres condiciones de higiene. Por ello se debe considerar que el problema no
se presenta aislado, sino que depende de otros factores sobre los cuales
necesariamente habrá de actuar. La distribución de la pediculosis es
cosmopolita. La falta de higiene, la promiscuidad, el hacinamiento y las
migraciones favorecen su desarrollo. Suelen aparecer pequeñas epidemias
familiares y su incidencia ha mostrado un importante aumento durante la última
década. Esto afecta a todas las razas y especialmente a las mujeres. La
pediculosis del cuero cabelludo predomina entre los escolares.
Cuadro clínico
Los
síntomas característicos:
1.
Una sensación de
cosquilleo, de algo que se mueve en el cabello.
2.
Picazón, ocasionada
por la reacción alérgica a las picaduras.
3.
Irritación.
4.
Lesiones en el cuero
cabelludo, ocasionadas por rascarse. Estas lesiones pueden infectarse.
Los
piojos se alojan generalmente en el cuero cabelludo, detrás de las orejas y
cerca de la línea del cuello en la parte posterior de la nuca. Los piojos de la
cabeza se sostienen del cabello con garras parecidas a un gancho que tienen en
el extremo de las patas. Los piojos de la cabeza rara vez se encuentran en
otras partes del cuerpo, las pestañas o las cejas.
No
hay ninguna transmisión de enfermedades demostrada por los piojos de la cabeza.
Diagnostico
Tratamientos clásicos
Lo ideal es un
tratamiento con vinagre templado (no más de 50 ºC) sobre el pelo seco y
un sistema oclusivo (una bolsa o gorro de plástico) y una toalla para guardar
el calor envolviendo la cabeza durante unos 30 minutos, combinado con el uso de
lendreras (peines con las púas y el espacio entre ellas extremadamente finos de
forma que retiran las liendres).
Tratamientos químicos
Los insecticidas
usados para el tratamiento de los piojos incluyen organoclorados como el lindano, organofosfatos como el malatión, carbamatos como el carbaril, piretrinas como el piretro, ypiretroides como la permetrina.
Nuevos tratamientos
Dado que actualmente
los tratamientos químicos han dejado de ser efectivos contra la pediculosis,
una de las formas más efectivas, rápidas y eficaces de acabar con este parásito
es mediante la deshidratación, aunque este tipo de tratamientos (que se
realizan con un dispositivo especial) solo pueden ser efectuados por operadores
debidamente certificados y en centros especializados. Aprobado por la FDA y con el sello del Consejo
de Europa.
En algunos países está
prohibido el uso del lindano por considerarlo tóxico y se ha
prohibido su fabricación y comercialización (Chile).
Estudios clínicos y de
laboratorio aseguran que muchos de los pediculicidas del mercado no son
completamente efectivos áun cuando se usan de acuerdo a sus instrucciones.
La Ivermectina se toma por vía oral y ha probado que
reduce la infestación de piojos. La Ivermectina no está aprobada por la FDA para el tratamiento de la pediculosis,
aunque sí está aprobada para el tratamiento de la oncocercosis y la estrongiloidiasis.
Los pediculicidas
pueden perder su eficacia rápidamente por el desarrollo de resistencias. Se ha
reportado resistencia de los piojos a productos como el lindano, malatión,
fenotrina y permetrina. El uso sistemático de insectidias es
contraproducente si no existe infestación ni riesgo real de contagio, pues
colabora a crear nuevas resistencias.
El uso de productos de
Quassia u otros naturales para prevenir la pediculosis ha demostrado su
eficacia en gran parte de la población por acción sobre el cuero cabelludo que
cambia el ambiente adecuado para la fijación y desarrollo del piojo.
Productos nuevos han
mezclado la eficacia de un parasiticidas químicos (permetrina, deltametrina)
con sustancias que dificultan la fijación del parásito como son derivados de
silicona o simeticona.
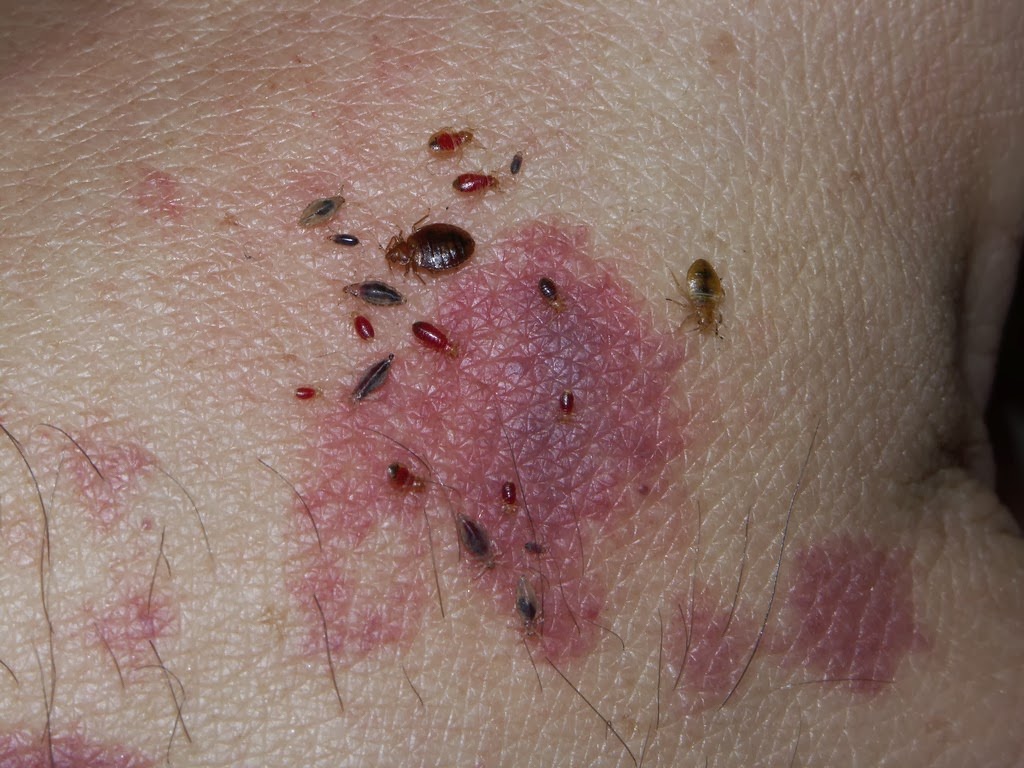
Chinche
La chinche de
cama es un insecto pequeño, de color café, aplanado, que se alimenta
solo de sangre de animales. Las chinches
adultas miden alrededor de medio centímetro, y son ovales y de color marrón.
Tiene otro nombre cimatex lectularius.
Su nombre vulgar proviene del hábitat
frecuentemente usado: colchones, sofás y otro mobiliario. Aunque no es
estrictamente nocturno, su principal actividad la desarrolla por la noche.
Hábitos de alimentación
Las chinches de las camas están normalmente activas
después de la puesta de sol, con un pico en su alimentación alrededor de una
hora antes del amanecer. Sin embargo, pueden intentar su alimentación en otras
horas si se da la oportunidad, y han sido observadas alimentándose en todas las
horas del día. Alcanzan su víctima desplazándose o incluso algunas veces
subiendo por las paredes de habitaciones hasta el techo y dejándose caer sobre
alguna persona cuando la detectan por el calor que desprendemos los humanos.
Atraídos por el calor y el dióxido de carbonoque exhalamos por la
respiración, la chinche perfora la piel de su víctima con una especie de dos
tubos huecos de su aparato bucal. Con uno de ellos extrae la sangre de su
huésped y con el otro inyecta su saliva la cual
contiene anticoagulantes y anestésicos.
Reproducción
Todos los chinches de las camas se aparean por
medio de un sistema denominado inseminación traumática. En vez de
introducir sus genitales en el aparato genital de la hembra tal como es normal
en la cópula, los machos perforan a las hembras con sus genitales
hipodérmicos y eyaculan dentro del cuerpo de la hembra.
Picaduras
En la mayoría de los casos observados, el efecto de las picaduras
consiste en un abultamiento de la piel rojizo aunque también puede ser plano,
normalmente acompañado de un intenso prurito. El enrojecimiento y
abultamiento de la piel es el resultado de una reacción alérgica a los anestésicos
contenidos en la saliva de la chinche, que es introducida en la sangre de la
víctima. Las picaduras de la chinche de las camas pueden no ser
distinguibles de las de los mosquitos, aunque las de las chinches suelen
durar más tiempo hasta que desaparecen sus efectos. Las picaduras pueden no
aparecer en el mismo momento y pueden tardar hasta nueve días en aparecer sus
síntomas
Transmisión de enfermedades
Aparentemente, las chinches de las camas tienen todos los prerrequisitos
necesarios para ser capaces de transmitir enfermedades de un huésped a otro,
pero no se conocen casos confirmados donde estas chinches que hayan actuado
como vectores. Se conocen al menos veintisiete patógenos (aunque hay autores
que los estiman en cuarenta y uno) que son capaces de vivir en el interior del
cuerpo de Cimex lectularius o en su aparato bucal. Se han realizado
multitud de pruebas en laboratorio que han concluido en que estas chinches
parecen no traspasar enfermedades de una persona a otra. Por tanto, las
chinches de las camas son menos peligrosas que otros insectos comunes como
las pulgas.
Infestación
Existen varios medios por los que una vivienda
puede resultar infestada con C. lectularius (chinche). Las personas pueden
ser infestados en hoteles, moteles u otro tipo de alojamientos, y llevarlos a
sus casa entre su equipaje. También pueden introducir chinches en sus viviendas
llevando muebles o ropa usada infestadas a sus casas. Si alguien se encuentra
en un lugar con una elevada infestación, las chinches se le pueden subir a la
ropa y ser transportadas en ella, aunque esto es un comportamiento raro y que
solo se da en los casos más extremos de infestación.
Detección
C. lectularius es elusiva, rápida y nocturna,
lo cual hace difícil su detección. Aunque se puede contactar con una empresa
especializada para determinar si una casa está infestada de chinches, existen
métodos para que una persona pueda determinar por si misma si tiene infestación
en su casa.
La presencia de chinches de las camas puede ser
confirmada por la identificación de insectos capturados o por la disposición de
las picaduras en la piel. Aunque se pueden dar picotazos solitarios, a menudo
estos siguen una disposición lineal siguiendo las venas que transportan la
sangre por debajo de la piel
Tratamientos
domésticos
Se puede utilizar alcohol contra las chinches que
se puedan detectar. También da buen resultado el uso de limpiadores domésticos
a base de vapor de agua (vaporeta).
Se puede limpiar con ellos las camas, somieres,
muebles etc que se sospechen infestados, el vapor penetra por las grietas y su
elevada temperatura elimina adultos y huevos de chinches.
Tratamiento por
picaduras
Antihistaminicos y Corticoides
Sarna
o Escabiosis
Es una enfermedad cutánea de
fácil propagación causada por un tipo de ácaro muy pequeño
Epidemiologia
La escabiosis tiene distribución mundial. La prevalencia
real se desconoce; sin embargo, se estima que existen 300 millones de casos
anuales en el mundo, principalmente en indigentes e inmunosuprimidos. Ha
aumentado la incidencia en pacientes con infección por VIH/SIDA, especialmente
la sarna costrosa (también denominada "sarna noruega"). La incidencia
de escabiosis en E.U.A. y Europa oscila entre 0 y 6%. Pueden ocurrir brotes en
comunidades o instituciones con altas tasas de mortalidad secundarias a sepsis
bacteriana.
En Chile, se describe una prevalencia aproximada de 1 a 5%.
Una publicación del año 1981, mostró 4,3% de escabiosis en 7.327 niños de
colegios públicos del área norte de Santiago. Otro artículo mostró 24% de sarna
en 128 escolares rurales en la Región de Valparaíso. En febrero de 2005 se
describió un brote de sarna en el Hospital Sótero del Río, a partir de un caso
de sarna costrosa. Se encontraron 10 casos secundarios, ocho en el personal de
salud y dos en pacientes hospitalizados, con una tasa de ataque de 4,1%.
Etiología
La sarna
se encuentra en todo el mundo entre personas de todas las razas y edades:
Ø Se transmite por contacto de piel a
piel con otra persona que la tenga.
Ø Con menos frecuencia, se puede propagar
al compartir ropas o camas. En ocasiones, se contagian familias enteras.
Los
brotes de sarna son más comunes en asilos u hogares de ancianos, residencias
universitarias y guarderías.
Los
ácaros que causan la sarna excavan la piel y depositan los huevos, lo que forma
un agujero que se parece a una marca de lápiz. Los huevos eclosionan a los 21
días. La erupción pruriginosa es una respuesta alérgica a los ácaros.
Las
mascotas y animales no pueden propagar la sarna humana.
Manifestaciones clínicas
Un picor intenso y persistente que se nota
sobre todo por la noche. Una erupción inicial de sarna aparecerá como pápulas
pequeñas, rojas, en forma de ronchas, picaduras pequeñas o granos. En casos más
avanzados, la piel puede presentar costras o descamarse. Los sitios de picazón
son signos valiosos para indicar un ataque de sarna. Normalmente comienzan en
los pliegues y grietas del cuerpo, especialmente entre los dedos, en los codos
o en las muñecas, las nalgas o la línea del cinturón. En los bebés, las manos,
pies y axilas se afectan casi siempre y a veces el cuero cabelludo.
Diagnósticos
Los siguientes aspectos orientan el
diagnóstico.
1.- Sintomatología del paciente: El
síntoma principal es el prurito de carácter nocturno.
2.- Antecedentes epidemiológicos: La
presencia de prurito en otros miembros de la familia es un dato importante.
Particularmente frecuente entre aquellos que comparten la misma cama sin que
por ello el contacto entre madre e hijo y entre hermanos no sea relevante. Si
no hay indicios en el grupo familiar se debe requerir información acerca de
compañeros residentes en instituciones como escuelas, hospitales, regimientos,
refugios veraniegos, invernales, por lo menos
de 6 meses antes (el período de
incubación puede ser de 4 a 6 semanas).
3.- Ubicación topográfica y
características de las lesiones: El surco acarino es la lesión patognomónica.
Se le puede encontrar tiñéndolo con Azul de Metileno eliminando el excedente
con un algodón con alcohol.
El 80% de las lesiones afecta manos y
pies. El prurito respeta cara, palma de manos y planta de pies excepto en los
lactantes.
Los lugares más afectados son:
a) Surcos interdigitales de la cara
dorsal de las manos.
b) Cara dorsal de los pies.
c) Región inguinogenital.
d) Cara anterior de las muñecas y
región axilar.
e) Surco submamario.
f) Región periumbilical.
g) Región glútea.
Tratamiento
El tratamiento específico de la sarna contempla una variedad
de agentes, la mayoría tópicos. Estos incluyen vaselina azufrada, lindano,
benzyl benzoato, malatión, crotamitón y tiabendazol. En pacientes con sarna,
que además cursan con infección bacteriana, se recomienda tratar primero con
antimicrobianos y luego efectuar la aplicación tópica del fármaco escabicida.
El tratamiento tópico más utilizado es permetrina al 5%, en
un esquema de tres días de aplicación, cuatro días de descanso y tres días de reaplicación,
permitiendo el baño del paciente entre aplicaciones. Es efectivo y de baja
toxicidad. También pueden utilizarse decametrina o deltametrina al 0,02%.
Piretrinas tópicas en aerosol se han asociado a broncoespasmo grave en
asmáticos, por lo que debe evitarse en estos pacientes18. Un estudio
de Cochrane indica que permetrina es más efectiva que lindano, crotamitón y
benzyl benzoato, utilizando una segunda dosis a los 14 días.
















No hay comentarios.:
Publicar un comentario